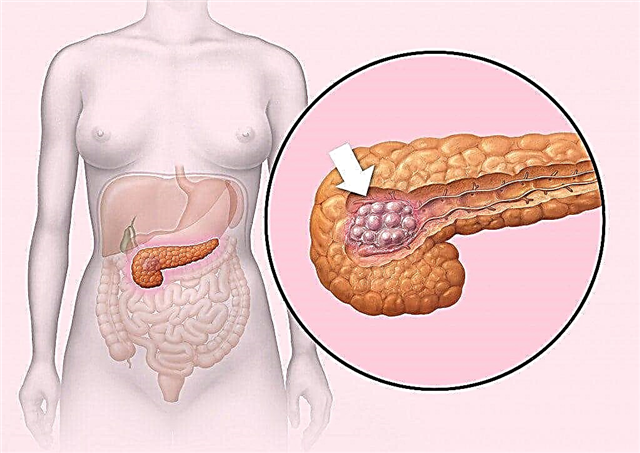
Ենթաստամոքսային գեղձի ինսուլինոման հազվագյուտ նորագոյացություն է, որը ձևավորվում է բետա բջիջներից: Ամենից հաճախ, նման նորագոյացությունը ունի բարորակ բնույթ, բայց նաև չարորակ է պաթոլոգիայի հայտնաբերման դեպքերի 15% -ում:
Այս պաթոլոգիան բնութագրվում է ինքնավար հորմոնալ գործունեության առկայությամբ, որը բաղկացած է հորմոնալ ինսուլինի սեկրեցիայի ավելացումից, ինչը հանգեցնում է հիպերինսուլիզմի զարգացմանը:
Ինսուլինը սկսում է անվերապահորեն առանձնանալ, ինչը հրահրում է հիպոգլիկեմիկ համախտանիշի առաջացումը:
Հիպոգլիկեմիկ համախտանիշը նեյրոգլիկոպենիկ և адренергичен ախտանիշների մի ամբողջ բարդույթ է:
Ուռուցքների ամբողջ բազմազանության մեջ, որոնք ձևավորվում են ենթաստամոքսային գեղձի հյուսվածքներում և աճել են հորմոնալ ակտիվությունը, այս տեսակի նորագոյացությունը զբաղեցնում է մոտ 70%:
Ինսուլինոմայում հիպոգլիկեմիայի զարգացումը և նորագոյացությունների դասակարգումը
Ամենից հաճախ ուռուցքների զարգացումը գրանցվում է 40-ից 60 տարեկան մարդկանց մոտ: Շատ հազվադեպ դեպքերում, նման պաթոլոգիան կարող է զարգանալ մանկության մեջ:
Ուռուցքի առաջացումը կարող է առաջանալ ենթաստամոքսային գեղձի ցանկացած մասում: Պաթոլոգիական ֆոկուսի ձևավորման դեպքերը հայտնաբերվել են ոչ միայն գեղձի մարմնում, այլև պոչի և գլխի շրջանում: Ինսուլինոմաների չափերը կարող են տատանվել 1,5 սմ-ից 2 սմ տրամագծով:
 Ենթաստամոքսային գեղձի հյուսվածքներում հիպոգլիկեմիայի զարգացումը կապված է արյան մեջ մեծ քանակությամբ ինսուլինի արտադրության և ազատման հետ:
Ենթաստամոքսային գեղձի հյուսվածքներում հիպոգլիկեմիայի զարգացումը կապված է արյան մեջ մեծ քանակությամբ ինսուլինի արտադրության և ազատման հետ:
Նորմալ վիճակում, գլյուկոզայի քանակի նվազմամբ, բետա բջիջների կողմից ինսուլինի արտադրության նվազում է նկատվում: Ուռուցքային ֆոկուսի բջիջներում այս կարգավորման մեխանիզմը արժեզրկվում է, հետևաբար ՝ արյան մեջ ածխաջրերի քանակի նվազմամբ, ինսուլինի արտադրության նվազում չի նկատվում: Ավելորդ հորմոնը առաջացնում է հիպոգլիկեմիկ ախտանիշների առաջացում:
Ամենից հաճախ հիպոգլիկեմիկ սինդրոմի ծանր նշանների հայտնվելը նկատվում է գիշերը ՝ դատարկ ստամոքսի վրա կամ երկարատև սովից:
Կախված նորագոյացության բնույթից, բոլոր ինսուլինոմաները կարելի է բաժանել երկու խմբի.
- Նորագոյացություններ, որոնք ունեն բարորակ բնույթ:
- Չարորակ բնություն ունեցող ուռուցքներ:
Բժշկական վիճակագրության համաձայն, կանանց մոտ այս պաթոլոգիայի զարգացումը գրանցվում է շատ ավելի հաճախ, քան տղամարդկանց մոտ:
Համաձայն հետազոտություն իրականացնող բժիշկների մեծամասնության ենթադրության ՝ ինսուլինի հայտնվելուն պատճառը ընկած է աղեստամոքսային տրակտի գործողության խախտումներում, որոնք առաջանում են հիվանդության պարտության արդյունքում:
Բացի այդ, հետևյալ պատճառները կարող են ազդել մարդու ենթաստամոքսային գեղձի հյուսվածքներում ինսուլինոման տեսքի և զարգացման վրա.
- երկարատև ծոմ պահելու արդյունքում մարմնի սպառումը.
- աղիում ածխաջրերի անբավարար կլանումը;
- սուր կամ քրոնիկական enterocolitis- ի զարգացումը;
- ստամոքսի հեռացում;
- լյարդի հյուսվածքի վրա տոքսինների ազդեցություն;
- երիկամային գլյուկոզուրիայի զարգացում;
- նեվրոզի հետ կապված անորեքսիա;
- արյան վահանաձև գեղձի հորմոնների պակասի առաջացում;
- մակերիկամային ծառի կեղեվ անբավարարության սուր ձևի հայտնվելը գլյուկոկորտիկոիդների և շաքարի մակարդակի նվազմամբ.
- առաջի pituitary գեղձի գործառույթների արգելակումը:
Ինսուլինոման ժառանգական հիվանդություն չէ և հազվադեպ է, բայց շատ ավելի հաճախ, քան մյուս ինսուլոմները, որոնք կարող են վնասել ենթաստամոքսային գեղձի հյուսվածքը:
Ենթաստամոքսային գեղձի ինսուլինոմայի ախտանիշները
Պաթոլոգիայի առաջընթացով առանձնանում են հարաբերական բարեկեցության շրջաններ, փոխարինվում հիպոգլիկեմիայի զարգացման և ռեակտիվ հիպերդրենալինեմիայի զարգացման արտահայտված դրսևորումների ժամանակահատվածներով:
Հարաբերական բարեկեցության ընթացքում պաթոլոգիան վատ դրսևորվում է: Անձի մեջ այս ժամանակահատվածում միայն աճում է ախորժակը և զարգանում է ճարպակալումը:
Հիպոգլիկեմիայի և ռեակտիվ հիպերդրենալինեմիայի արտահայտված դրսևորումների ժամանակահատվածում `կենտրոնական նյարդային համակարգի հարմարեցման մեխանիզմների գործողության և հակա-ինսուլինի գործոնների ազդեցության մեխանիզմների գործողության անսարքությունների արդյունքում, կարող է զարգանալ սուր հիպոգլիկեմիկ հարձակումը:
Ամենից հաճախ առգրավումների զարգացումը նկատվում է առավոտյան դատարկ ստամոքսի վրա: Բացի այդ, այս երևույթը կարող է առաջանալ կերակրատեսակների միջև երկար ընդմիջումների առկայության դեպքում: Հարձակման զարգացման ընթացքում ախտանշանները ցույց են տալիս արյան մեջ գլյուկոզի կոնցենտրացիայի կենտրոնացման կտրուկ անկում: Ուցանիշը կարող է իջնել 2,5 մմոլ / լիտր մակարդակի, և նույնիսկ որոշ դեպքերում ավելի ցածր:
Այս հիվանդության համար բնորոշ նեյրոգլիկոպենիկ ախտանիշները նման են սովորական հոգեբուժական կամ նյարդաբանական խանգարումների:
Հիվանդները զգում են մկանների թուլության բորբոքումներ, խառնաշփոթ է առաջանում, ուժեղ գլխացավեր են հայտնվում:
Որոշ դեպքերում, առգրավումները կարող են ուղեկցվել անսովոր հոգեմետորական գրգռման տեսքով.
- Հայտնվում է շարժիչի անհանգստության բարձրացում:
- Էյֆորիայի զգացողություն է առաջանում:
- Հալյուցինացիաներ են երևում:
- Կան հարձակման չհամարձակված ագրեսիա:
- Խոսքի անհամապատասխանությունը հայտնվում է:
Սիմպաթիկ-վերերիկամային համակարգը պատասխանում է հիպոգլիկեմիկ հարձակմանը ՝ ցնցումների, սառը քրտինքի, վախի անհիմն զգացողության և տախիկարդիայի զարգացման տեսքով:
Հարձակման հետագա առաջընթացով հայտնվում են էպիլեպտիկ առգրավումներ, նկատվում է գիտակցության կորուստ և զարգանում է կոմա:
Հարձակման նշանների թեթևացումը իրականացվում է գլյուկոզայի լուծույթի ներերակային կառավարմամբ:
Հիպոգլիկեմիկ հարձակման զարգացումը կարող է առաջացնել սրտի կաթված և նյարդային համակարգի տեղական վնաս: Ինսուլինի կոմայի զարգացման հավանականություն կա:
Ինսուլինոմայի առկայության դեպքում քրոնիկ հիպոգլիկեմիայի առաջացումը հրահրում է կենտրոնական նյարդային համակարգի գործունեության մեջ խանգարումների տեսքը, ինչը հանգեցնում է ազդեցության հարաբերական բարեկեցության փուլի տևողության վրա:
Հարձակումների միջև ընկած ժամանակահատվածում նկատվում է տեսողության և հիշողության վատթարացում:
Ամենից հաճախ, նույնիսկ ուռուցքի ֆոկուսի հեռացումից հետո, հիվանդը մտավոր ունակությունների նվազում է ունենում, ինչը հանգեցնում է հիվանդի նախկին սոցիալական կարգավիճակի կորստին:
Ենթաստամոքսային գեղձի ինսուլինոմայի ախտորոշում
 Նախնական փորձաքննության ընթացքում ներկա բժիշկը հետազոտության արդյունքում պարզում է ենթաստամոքսային գեղձի գործողության պաթոլոգիաների առկայությունը մոտակա արյան հարազատների մոտ:
Նախնական փորձաքննության ընթացքում ներկա բժիշկը հետազոտության արդյունքում պարզում է ենթաստամոքսային գեղձի գործողության պաթոլոգիաների առկայությունը մոտակա արյան հարազատների մոտ:
Բացի այդ, հետազոտության գործընթացը պարզում է, երբ հայտնվել են պաթոլոգիական խանգարումների առկայության առաջին նշանները:
Ինսուլինոմայի առկայությունը հայտնաբերելու համար իրականացվում են բարդ լաբորատոր թեստեր, տեսողական գործիքային հետազոտություններ և լաբորատոր հետազոտություններ
- Կատարվում է ծոմապահության ստուգում, որը բաղկացած է հիպոգլիկեմիայի և ուռուցքին բնորոշ Whipple եռյակի դիտավորյալ սադրանքից:
- Հիպոգլիկեմիկ վիճակ հրահրելու համար օգտագործվում է բժշկական միջոց, որն իր կազմի մեջ պարունակում է էկզոգեն ինսուլին - կատարվում է ինսուլին ճնշող փորձարկում: Այս դեպքում արյան մեջ C- պեպտիդի բարձր պարունակությունը բացահայտվում է գլյուկոզի ցածր մակարդակում:
- Իրականացվում է ինսուլինի սադրիչ թեստ, որը բաղկացած է գլյուկագոնի կամ գլյուկոզի ներերակային կառավարման մեջ, որոնք հրահրում են ինսուլինի ազատումը: Արտանետվող ինսուլինի քանակով դատվում է ուռուցքային ֆոկուսի առկայությունը:
Եթե կատարված ուսումնասիրությունները դրական արդյունք են տալիս, ապա հետագա ուսումնասիրություններ են իրականացվում:
Դրա համար օգտագործվում են ախտորոշման հետևյալ մեթոդները.
- Ենթաստամոքսային գեղձի ուլտրաձայնային հետազոտություն;
- ՄՌՏ
- ենթաստամոքսային գեղձի սկրինտիգրաֆիա;
- ընտրովի անգիոգրաֆիա;
- ենթաստամոքսային գեղձի ներհամակարգային ուլտրաձայնագրություն;
- ախտորոշիչ լապարոսկոպիա:
Ինսուլինոմայի հետազոտություն անցկացնելիս պետք է առանձնացնել այնպիսի պաթոլոգիաներից, ինչպիսիք են.
- Ալկոհոլային և թմրանյութերի հիպոգլիկեմիա:
- Վերերիկամային քաղցկեղ:
- Հիպոֆիզի և վերերիկամային անբավարարություն:
- Գալակտոզեմիա:
- Դամպինգի համախտանիշ:
Անհրաժեշտ հետազոտությունների բարդույթն իրականացնելուց հետո նրանք սկսում են ուռուցքի բուժում:
Ենթաստամոքսային գեղձի ինսուլինոմայի բուժում
 Ինսուլինի համար ամենատարածված բուժումը վիրահատությունն է:
Ինսուլինի համար ամենատարածված բուժումը վիրահատությունն է:
Վիրահատական միջամտության ծավալը ամբողջովին կախված է ուռուցքի ֆոկուսի չափից և դրա տեղայնացման վայրից:
Որոշ դեպքերում կատարվում է ենթաստամոքսային գեղձի հյուսվածքի ինսուլինեկտոմիա կամ ռեցեքսացիա:
Վիրահատության հաջողությունը գնահատվում է միջամտության ընթացքում մարմնում գլյուկոզայի մակարդակը դինամիկորեն որոշելու միջոցով:
Գործողության արդյունքում ՝ հետվիրահատական բարդությունների առաջացում, որոնք հետևյալն են.
- որովայնի թարախակույտը զարգանում է.
- ձեւավորվում են ենթաստամոքսային գեղձի բռունցքներ;
- զարգանում է պերիտոնիտը:
Այն դեպքում, երբ ուռուցքի վայրը գործունակ չէ, այնուհետև իրականացվում է պահպանողական բուժում, օգտագործվում են հիպոգլիկեմիայի զարգացումը կանխարգելման մեթոդներ, առգրավումները վերահսկվում են գլյուկագոնի, ադրենալինի, գլյուկոկորտիկոիդների և նորեֆինեֆրինի միջոցով:
Պաթոլոգիայի զարգացման սկզբնական փուլում հիվանդներին առաջարկվում է ուտել ածխաջրերի բարձր պարունակությամբ:
Եթե հայտնաբերվում են ուռուցքի ախտանիշի չարորակության նշաններ, քիմիաթերապիայի դասընթացներն իրականացվում են ՝ օգտագործելով doxorubicin կամ streptozotocin:
Ինտենսիվ քիմիաթերապիան չի երաշխավորում վերականգնումը և մեծացնում է մահվան ռիսկը մինչև 60%
Բուժման վիրաբուժական մեթոդն օգտագործելիս լիարժեք բուժման հաճախությունը հասնում է 90% -ի:
Նորագոյացությունների բուժման ընթացքում դիետան պետք է արմատապես վերանայվի, բացի այդ, պետք է օգտագործվի ֆրակցիոն դիետան: Սննդի հաճախականությունը պետք է լինի առնվազն օրը հինգ անգամ: Եվ սննդի ընդունման մի մասը պետք է լինի փոքր:
Հայտնաբերված ինսուլինոմա ունեցող բոլոր հիվանդները պետք է դիսպանսերային հաշվին դրվեն էնդոկրինոլոգի և նյարդաբանի հետ:
Հիպոգլիկեմիկ պետության զարգացումը կանխելու համար կարող են օգտագործվել բուժման այլընտրանքային մեթոդներ, որոնք կարող են արդյունավետորեն վերահսկել հիվանդի արյան շաքարի մակարդակը:
Ինսուլինոմայի կանխատեսում
 Հղիության ուռուցքային տեղանքում վիրահատական հանումից հետո հիվանդի վերականգնման հավանականությունը 65-ից 80% է:
Հղիության ուռուցքային տեղանքում վիրահատական հանումից հետո հիվանդի վերականգնման հավանականությունը 65-ից 80% է:
Որքան վաղ հայտնաբերվի պաթոլոգիական կազմավորումը, այնքան ավելի մեծ է հավանականությունը, որ հիվանդը վերականգնվում է համապատասխան բուժումից հետո, և ավելի հեշտությամբ կարող են շտկվել նյարդային համակարգի գործունեության մեջ տեղի ունեցող փոփոխությունները:
Վիրահատությունից հետո մահվան սկիզբը նկատվում է դեպքերի 5-10% -ում: Հիվանդների մոտ 3% -ը ենթարկվում է հետվիրահատական ռեցիդիվի:
Տասը հիվանդներից մեկը ունի ուռուցքի ֆոկուսի չարորակ դեգեներացիա: Այս դեպքում ամրագրված է ուռուցքի կործանարար աճը: Հիմնական ուշադրության աճին զուգահեռ, տեղի է ունենում հիվանդի մարմնի հեռավոր օրգաններում և համակարգերում մետաստազների ձևավորում:
Չարորակության առկայության դեպքում կանխատեսումը անբարենպաստ է, վիրահատությունից հետո երկու տարի անց հիվանդների միայն 60% -ը գոյատևում է:
Եթե հիվանդության պատմություն կա, հիվանդները պետք է կարգավորեն իրենց սննդակարգը և հրաժարվեն վատ սովորություններից: Բացի այդ, դուք պետք է պարբերաբար հետազոտություններ անցնեք բժշկական հաստատությունում առնվազն տարին մեկ անգամ: Քննությունը պետք է անպայման ներառի հիվանդի արյան պլազմայում գլյուկոզի մակարդակի որոշումը:
Որպես կանոն, պաթոլոգիայի զարգացումը հանգեցնում է պանկրեատիտի առաջացմանը և առաջընթացին հիվանդի մարմնում:
Ինսուլինոման նկարագրված է այս հոդվածում ներկայացված տեսանյութում: