Դիաբետիկ ռետինոպաթիան վնասում է ողնաշարի անոթներին հոնքերի մեջ: Նման հիվանդությունը շաքարախտի ընդհանուր բարդություն է, որը, ցավոք, կարող է առաջացնել կուրություն:
Տեսողական ունակությունների բարդությունը տեղի է ունենում դեպքերի 85% դեպքերում 1 տիպի շաքարախտով տառապող մարդկանց մոտ `հիվանդության ընթացքի երկար ժամանակահատվածով (20 տարեկանից): Իսկ միջին և տարիքային տարիքի 2-րդ տիպի շաքարային դիաբետով հիվանդների մոտ աչքերի անոթների վնասը դեպքերի 50% -ի դեպքում է երևում:
Պարզվում է, որ շաքարախտի առավել հաճախակի բարդություններից մեկը կուրությունն է մեծահասակների մոտ ՝ 20-ից 74 տարեկան: Բայց եթե հիվանդը ենթարկվում է օպտոմետոլոգի կողմից համակարգված փորձաքննության և ուշադիր հետևում է նրա բոլոր առաջարկություններին, ապա մեծ հավանականություն կա, որ տեսողությունը կշարունակվի:
Դժբախտաբար, հետագա փուլերում դիաբետիկ ռետինոպաթիան կարող է հանգեցնել տեսողության բացարձակ կորստի: Այս պատճառաբանությամբ, մարդիկ, ովքեր տառապում են պրոլիֆերատիվ դիաբետիկ ռետինոպաթիայի հետևանքով, բժիշկների կողմից հաճախ առաջարկվում է կատարել լազերային կոագուլյացիա:
Բուժման այս մեթոդի շնորհիվ կուրության սկիզբը կարող է հետաձգվել երկար ժամանակով և հնարավոր է բացառել այնպիսի հիվանդություն, ինչպիսին է դիաբետիկ ռետինոպաթիան: Շատ շաքարախտ ունեցող հիվանդներ ռետինոպաթիայի ախտանիշներ ունեն իրենց վաղ փուլերում: Այս պահին հիվանդությունը չի զարգանում, ուստի տեսողության խանգարում չի նկատվում: Դրանք հնարավոր է հայտնաբերել միայն ակնաբույժի կողմից հետազոտությունից հետո:
Այսօր 1-ին և 2-րդ տիպի շաքարախտ ունեցող մարդկանց մոտ կյանքի տևողությունը աճում է: սրտանոթային հիվանդությունների հետևանքով մահացության ռիսկը նվազում է: Եվ սա հուշում է, որ դիաբետիկ ռետինոպաթիան շատ ժամանակ ունի շատ առաջխաղացման համար: Բացի այդ, աչքի հիվանդությունները սովորաբար ուղեկցվում են դիաբետիկ այլ բարդություններով, ինչպիսիք են երիկամների հիվանդությունը և դիաբետիկ ոտքը:
Շաքարային դիաբետով հիվանդների մոտ աչքի հիվանդության պատճառները
Դժբախտաբար, դիաբետիկ ռետինոպաթիայի ձևավորման հիմնական պատճառները դեռ չեն որոշվել: Այսօր գիտնականները քննարկում են տարբեր վարկածներ: Այնուամենայնիվ, գործոններն արդեն հայտնի են, ուստի դիաբետիկները պետք է իմանան դրանց մասին և հաշվի առնեն դրանք, երբ բավարարում են դիաբետիկ ռետինոպաթիայի ախտորոշումը:
Աչքի հիվանդությունների զարգացման հնարավորությունները մեծանում են, եթե.
- հղիություն
- գենետիկ նախատրամադրվածություն;
- եթե արյան գլյուկոզի մակարդակը անընդհատ ավելանում է.
- ծխելը;
- երիկամների հիվանդություն;
- հիպերտոնիա (արյան բարձր ճնշում);
- տարեց մարդիկ ավելի շատ հակված են դիաբետիկ ռետինոպաթիայի:
Բայց հիմնական պատճառները կայանում են զարկերակային գերճնշման և արյան բարձր շաքարի մեջ, որոնք գերազանցում են մնացածը, նույնիսկ անվերահսկելի, նշանները `շաքարախտի տևողությունը, գենետիկական և տարիքային առանձնահատկությունները:
Ի՞նչ է լինում դիաբետիկ ռետինոպաթիայի ժամանակ:
Ծխելու, արյան գլյուկոզի և հիպերտոնիայի պատճառով ոչնչացվում են այն փոքր անոթները, որոնց միջոցով արյունը հասցվում է աչքերին, ինչը բարդացնում է սննդանյութերի և թթվածնի առաքումը, և այսպես կարելի է նկարագրել դիաբետիկ ռետինոպաթիա առաջացնող գործընթացները: Ընդհանուր առմամբ, արյան բարձր շաքարի ախտանիշները միշտ պետք է լինեն մտահոգիչ, քանի որ դրանց հետևանքները միշտ կարող են ծայրահեղ վտանգավոր լինել:
Եվ համեմատելով մարմնի այլ հյուսվածքների հետ, աչքի ցանցաթաղանթը սպառում է ավելի շատ գլյուկոզա և թթվածին ՝ իր քաշի յուրաքանչյուր միավորի համար:
Ռետինոլոգիա: Խթանող փուլ
Հյուսվածքների թթվածնի սովի պատճառով մարմինը սկսում է նոր մազանոթներ աճեցնել ՝ աչքերի նորմալ արյան հոսքը վերականգնելու համար: Այս երևույթը կոչվում է տարածում: Բայց ռետինոլոգիայի տարածման նախնական փուլը ցույց է տալիս, որ գործընթացը դեռ չի սկսվել:
Մինչ այժմ փլուզվում են միայն անոթների պատերը: Այս երևույթը կոչվում է միկրոէներգիա: Որոշ դեպքերում հեղուկը և արյունը հոսում են մազանոթներից դեպի ցանցաթաղանթ: Այս դեպքում ցանցաթաղանթի նյարդային մանրաթելերը այտուցվում են, իսկ մակուլան (ցանցաթաղանթի կենտրոնը) այտուցվում է: Այս երևույթը կոչվում է մակուլային այտուց:
Պոլիֆերացիան կոչվում է նոր արյան անոթների աչքում տարածում: Նրանք բավականին փխրուն են, ուստիև անցնում են արյունազեղումներ: Իսկ դիաբետիկ ռետինոպաթիայի տարածման փուլը ցույց է տալիս, որ վնասվածները փոխարինող նոր արյան անոթների աճի գործընթացը արդեն սկսվել է:
Որպես կանոն, աննորմալ անոթները հայտնվում են ցանցաթաղանթում, բայց երբեմն դրանք նույնիսկ վերաճում են ապակենման մարմնի `դոնդող նման թափանցիկ նյութ, որն ամբողջությամբ լցնում է աչքի կենտրոնը: Նոր աճող անոթները, ցավոք, ֆունկցիոնալորեն զիջում են:
Դրանք փխրուն են, ինչը նպաստում է ավելի հաճախակի արյունազեղումների: Արյան կուտակումները կուտակվում են, որի միջոցով ձևավորվում է մանրաթելային հյուսվածքը, այսինքն ՝ արյունազեղման շրջանում սպիներ են հայտնվում, դիաբետիկ ռետինոպաթիան միշտ անցնում է հետևանքներով:
Կան ժամանակներ, երբ ցանցաթաղանթը ձգվում է և հեռանում է հոնքերի հետևի պատից: Այս երևույթը կոչվում է ցանցաթաղանթի մերժում: Երբ նորաստեղծ անոթները խանգարում են հեղուկի բնական հոսքին, ապա մեծանում է հոնքերի ճնշումը, ինչը վնաս է պատճառում օպտիկական նյարդին, ինչը կարևոր գործառույթ ունի դիաբետիկ ռետինոպաթիայի ախտորոշմամբ հիվանդների մոտ:
Նյարդը պատկերը փոխանցում է ուղեղին: Այս փուլում հիվանդը սկսում է նկատել մռայլ պատկերներ, աղավաղված առարկաներ, գիշերային աղքատ տեսողություն և այլն:
Ինչպե՞ս կանխել ռետինոպաթիան:
Նկատի ունեցեք, որ նախադրյալը արյան գլյուկոզի նորմն է, և միայն դրանից հետո մակարդակը անընդհատ ցանկալի վիճակում կլինի, ինչպես նաև, եթե արյան ճնշումը չի գերազանցում 130/80 մմ RT: Արվեստ., Այդ դեպքում ռետինոպաթիայի և դիաբետիկ այլ բարդությունների ռիսկը զգալիորեն կնվազի:
Բայց հարկ է հիշել, որ միայն ինքը ՝ հիվանդը, կարող է վերահսկել և վերահսկել սեփական առողջության վիճակը, այնպես, որ նրա կյանքը երկար լինի, իսկ առողջությունը ՝ գերազանց:
Ռետինոպաթիայի փուլեր
Որպեսզի հասկանանք, թե որքանով են տարբերվում դիաբետիկ ռետինոպաթիայի փուլերը և ինչն է առաջացնում դրա ախտանիշները, անհրաժեշտ է հասկանալ, թե ինչպես է գործում մարդու աչքը և ինչ մասերից է բաղկացած:
Լույսի ճառագայթները մտնում են աչքը, այնուհետև դրանք refracted են ոսպնյակում և կենտրոնանում են ցանցաթաղանթի վրա: Ցանցաթաղանթը ներքին օքսիդային թաղանթ է, որը պարունակում է ֆոտոռեպտեսորային բջիջներ, որոնք ապահովում են լույսի ճառագայթահարումը նյարդային ազդակների և դրանց նախնական մշակման: Պատկերը հավաքվում է ցանցաթաղանթի վրա, որից հետո այն մտնում է օպտիկական նյարդը և հետագայում ուղեղում:
Ապակենումը մի նյութ է, որը գտնվում է ցանցաթաղանթի և ոսպնյակի միջև: Մկանները կցվում են օրգանին, որի շնորհիվ աչքը կարող է շարժվել տարբեր ուղղություններով:
Աչքի ցանցաթաղանթում կա հատուկ տարածք, որտեղ ոսպնյակները կենտրոնանում են լույսի վրա: Այս տարածքը կոչվում է մակուլա, անհրաժեշտ է քննարկել ռետինոպաթիան:
Ռետինոպաթիայի դասակարգում.
- ոչ տարածման նախնական փուլ.
- նախաքննական փուլ;
- պրոլիֆերատիվ փուլ;
- տերմինալի փուլ (վերջնական վերափոխումներ ցանցաթաղանթում):
Ոչ-տարածող փուլ
Դիաբետիկ ռետինոպաթիայի դեպքում վնասվում են ցանցաթաղանթը կերակրող անոթները: Հիվանդության սկզբնական փուլում առաջին հերթին տուժում են ամենափոքր անոթները `մազանոթները:
Նրանց պատերի թափանցելիությունը մեծապես աճում է, որի պատճառով առաջանում է արյունազեղում և ձևավորվում է ցանցաթաղանթի այտուց:
Նախադրյալ փուլ
Այս փուլում ցանցաթաղանթում փոփոխություններն ավելի ու ավելի են երևում: Ակնաբույժի ախտորոշման ժամանակ տեսանելի են բազմաթիվ արյունազեղումների, իշեմիկ տարածքների, հեղուկների կուտակումներ: Այլ կերպ ասած, բժիշկը նկատում է շրջանառության խանգարումները, որի արդյունքում անոթները «սովամահ են լինում»: Այս փուլում գործընթացը ծածկում է մակուլան, և հիվանդը բողոքում է նաև տեսողության խանգարումից:
Խթանող փուլ
Այս փուլում հայտնվում են նոր անոթներ, տեղաշարժվում են արդեն վնասված: Արյան անոթները հիմնականում ցանվում են ապակենման վիճակում: Բայց նորաստեղծ անոթները փխրուն են, ուստի դրանց պատճառով արյունազեղումները շատ ավելի հաճախ են լինում:
Տերմինալի փուլ
Հաճախ վերջին փուլում տեսողությունը արգելափակում է ապակենմանի արյունազեղումները: Այս դեպքում արյան մեծ քանակություն է առաջանում, որի պատճառով ցանցաթաղանթը ձգվում է, և դրա մերժումը սկսվում է:
Երբ ոսպնյակները դադարում են մակուլայի վրա լույսի ճառագայթները պահելուց, մարդը դառնում է ամբողջովին կույր:
Դիաբետիկ ռետինոպաթիայի ախտանիշները և ախտորոշումը
Այս հիվանդության հիմնական ախտանիշները վատթարանում են տեսողական սրությունը կամ դրա բացարձակ կորուստը: Բայց այդպիսի նշանակալի նշաններ են երևում, երբ գործընթացն արդեն սկսված է: Հետևաբար, որքան շուտ սկսվի բուժումը, կպահպանվի ավելի լավ տեսողությունը:
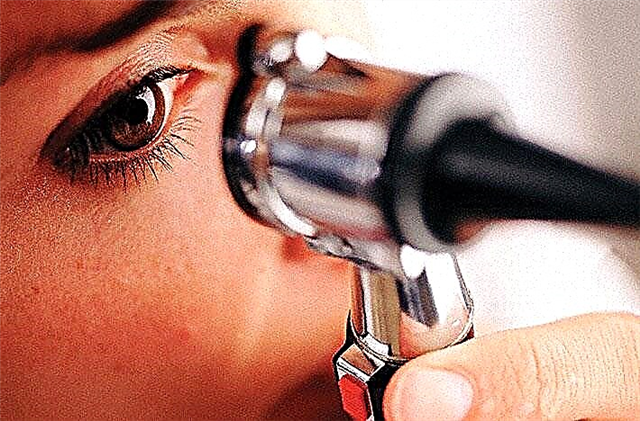
Բոլոր դիաբետիկները պետք է պարբերաբար հետազոտվեն օպտոմետոլոգի կողմից `վեց ամիսը մեկ անգամ: Advisանկալի է, որ հետազոտության և բուժման մեջ ներգրավվի դիաբետիկ ռետինոպաթիայի ախտորոշման և բուժման լայն փորձ ունեցող ակնաբույժ: Նման մասնագետը կարող եք գտնել դիաբետիկների հատուկ բժշկական կենտրոնում:
Դիաբետիկների համար ակնաբույժի կողմից քննության դիագրամ.
- Ուսումնասիրեք հոնքերը և կոպերը ՝ անկախ նրանից, թե կան ախտանիշներ:
- Կատարել վիզիոմետրիկություն:
- Ստուգեք ներգանգային ճնշման աստիճանը: Այն որոշվում է յուրաքանչյուր 12 ամիսը մեկ անգամ մեկ կամ ավելի տաս տարի հիվանդ հիվանդ շաքարախտով հիվանդների մոտ:
- Կատարեք առաջի աչքի բիոմիկոսկոպիա:
Այն դեպքում, երբ ախտանիշները և ներարգանդային ճնշման ցուցիչը թույլ են տալիս, ապա աշակերտի ընդլայնումից հետո կատարվում է լրացուցիչ ախտորոշում, որն իր մեջ ներառում է.
- Ապակենման և բյուրեղային բիոմիկոսկոպիա, օգտագործելով թեք լամպ:
- Մակուլային շրջանի և օպտիկական սկավառակի զննում:
- Ուղղակի և հակադարձ ակնաբուժություն (կատարվում է մեթոդականորեն `կենտրոնական մասից մինչև հեռավոր ծայրամաս, բոլոր meridians- ի երկայնքով):
- Fundus- ը լուսանկարվում է ոչ mydriatic տեսախցիկով կամ fundus տեսախցիկով:
- Ոսկրածուծի և ապակենման մարմնի ախտորոշում ալկալային լամպի վրա `օգտագործելով Goldman ոսպնյակը (երեք հայելիով):
Ռետինոպաթիայի ախտորոշման ժամանակ առավել զգայուն մեթոդներն են ֆլուորեսային անգիոգրաֆիան և ֆոնուսային լուսանկարչությունը, որից հետո որոշվում է բուժումը:
Ինչպե՞ս է բուժվում դիաբետիկ ռետինոպաթիան:
Բարդությունները կարելի է բուժել հետևյալ եղանակներով.
- Անոթային խտացում (լազերային կոագուլյացիա):
- Աչքի ներարկումներ: AntiVEGF դեղամիջոցները ներարկվում են աչքի խոռոչում: Այս դեղը կոչվում է ranibizumab: Այս բուժումն օգտագործվում է 2012 թվականից հետո, երբ փորձարկումներն ապացուցել են դեղամիջոցի հաջող արդյունավետությունը: Ներարկումները նշանակվում են առանձին կամ լազերային կոագուլյացիայի հետ միասին:
- Վիտրէկտոմիա `էնդոլերոսկոագուլյացիայի միջոցով: Այս բուժումը օգտագործվում է, եթե նախորդ երկու մեթոդները անարդյունավետ էին: Ի դեպ, այսօրվա ուսումնասիրությունները ցույց են տվել, որ արյան անոթների, ինչպես նաև վիտամինների, հակաօքսիդիչների և ֆերմենտների վրա ոչ մի ազդեցություն չկա: Այսուհետեւ dicinone, caviton, trental - այլեւս խորհուրդ չի տրվում նշանակել, քանի որ նրանցից տեսողությունը չի բարելավվում, իսկ կողմնակի բարդությունների ռիսկը մեծանում է, բուժումը հուսալի չէ:
Վիտրեկտոմիա և լազերային ֆոտոկոագուլացիա
Լազերային ֆոտոկոագուլյացիայի բուժումը կոչվում է ցանցաթաղանթային սրտափոխում (pinpoint) ՝ անոթների տարածումը կանխելու համար: Դիաբետիկ ռետինոպաթիայի բուժման այս մեթոդը բավականին արդյունավետ է: Եթե կոագուլյացիան իրականացվում է ճիշտ և ժամանակին, ապա պրոցեսը կարող է կայունացվել պրոտոլիֆիական փուլում գտնվող դեպքերի մոտավորապես 80% -ում, իսկ դեպքերի 50% -ի դեպքում `ռետինոպաթիայի պրոլիֆերատիվ փուլում:
Լազերային թերապիայի ազդեցության տակ «ավելորդ» արյան անոթները ջեռուցվում են, ինչի արդյունքում դրանց մեջ արյունը կոագացվում է, որից հետո դրանք գերաճած են մանրաթելային հյուսվածքով: Բուժման այս մեթոդի շնորհիվ դուք կարող եք պահպանել տեսողությունը նույնիսկ դիաբետիկների կեսից ավելին ռետինոպաթիայի վերջին փուլերում 10-12 տարի:
Նախնական լազերային կոագուլյացիայից հետո չափազանց կարևոր է ակնաբույժի կողմից անցկացնել հետևյալ քննությունները, ինչպես նաև, անհրաժեշտության դեպքում, իրականացնել լազերային թերապիայի լրացուցիչ միջոցառումներ: Որպես կանոն, ֆոտոկոլագուլացումից հետո առաջին քննությունը նշանակվում է մեկ ամսվա ընթացքում, իսկ հետևյալ քննությունները `1 անգամ 3 ամսում կամ ավելի հաճախ: Ամեն ինչ կախված է հիվանդի անհատական ցուցումներից:
Պատահում է, որ լազերային կոագուլյացիայի բուժում իրականացնելուց հետո հիվանդի տեսողությունը մի փոքր կթուլանա, գիշերային տեսողությունը կվատանա և տեսադաշտի չափը կնվազի: Ժամանակի ընթացքում իրավիճակը կայունանում է երկար ժամանակ, բայց հնարավոր են բարդություններ `վերականգնված արյունազեղումներ ապակենման մարմնում: